mIHC技術在解碼腫瘤微環境及標志物檢測中的應用及優勢
什么是腫瘤微環境?
腫瘤微環境是腫瘤生長的“土壤”,由腫瘤細胞、免疫細胞、成纖維細胞、血管內皮細胞等組成。它不僅影響腫瘤的侵襲和轉移,還決定免疫系統是否能“認出”并攻擊癌細胞。然而,傳統顯微鏡下的單色染色難以捕捉TME的復雜性。直到mIHC的出現,才讓科學家得以“一網打盡”TME中的關鍵角色。
1、腫瘤細胞
• 標志物:Pan-CK(細胞角蛋白),用于識別腫瘤細胞本身,是常用的上皮細胞標志物。
• 功能:作為腫瘤微環境的核心,腫瘤細胞通過分泌因子(如生長因子、趨化因子)調控周圍細胞行為。
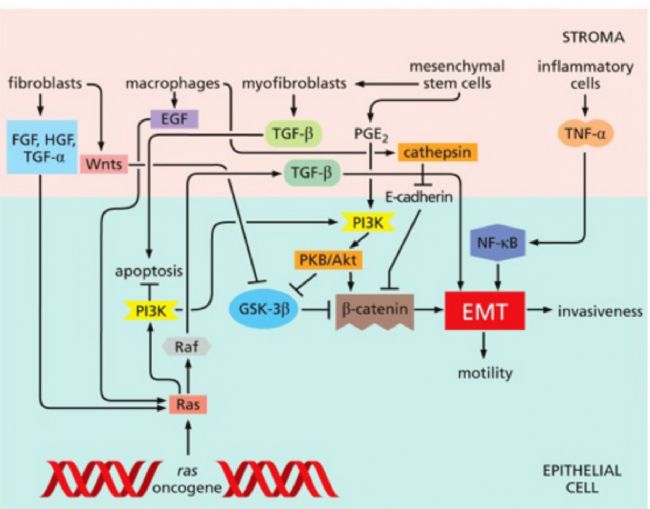
2、間質細胞
• 血管內皮細胞:CD31、VE-cadherin(內皮細胞標志物),內皮細胞通過形成血管網絡為腫瘤提供氧氣和營養,參與腫瘤血管生成。
• 成纖維細胞(CAFs) :α-SMA(α-平滑肌肌動蛋白)、FAP(脂肪酸合酶),CAFs通過分泌細胞外基質(ECM)成分(如膠原蛋白、纖維連接蛋白)和多種生長因子(如TGF-β、HGF),為腫瘤細胞提供支持性微環境,并促進血管生成和免疫抑制。
3、免疫細胞
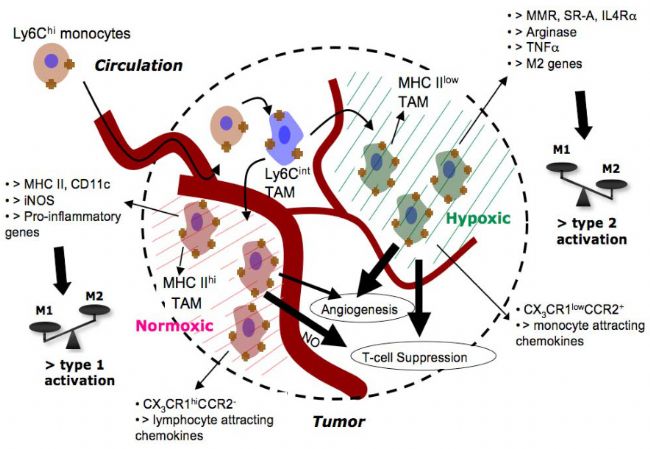
• 巨噬細胞(TAMs)
- M1型(抗腫瘤) :CD86+/CD163-,分泌TNF-α、iNOS等
- M2型(促腫瘤) :CD86-/CD163+,分泌Arginase、IL-10等。
• 中性粒細胞:CD16+、CD66b+,參與炎癥反應和腫瘤浸潤。
• 樹突狀細胞:CD11c+、HLA-DR+,介導抗原呈遞和免疫激活
• T細胞
- 細胞毒性T細胞(CD8+) :CD8+、Granzyme+、Perforin,直接殺傷腫瘤細胞。
- 調節性T細胞(Tregs) :CD3+、CD4+、Foxp3+,抑制抗腫瘤免疫。
• B細胞:CD20/CD19、漿細胞CD138,參與體液免疫。
• 自然殺傷細胞(NK) :CD56+,通過ADCC機制殺傷腫瘤細胞。
4、免疫檢查點分子
• PD-1/PD-L1:評估免疫抑制狀態,常與CD8+ T細胞共染。
• TIM-3、LAG3:與T細胞耗竭相關,用于區分“熱”和“冷”腫瘤微環境。
5、空間分布與相互作用
• 免疫細胞亞群定位:通過CD8+、CD3+、CD45等標記物區分瘤內(intratumoral)和瘤周(peritumoral)區域。
• 細胞間串擾:分析巨噬細胞、T細胞、CAFs等的共定位和功能關聯。
技術優勢
mIHC技術通過多色熒光染色(如TSA放大技術)實現定性、定量和定位分析,能夠同時檢測多個標志物,揭示細胞間的空間關系和功能狀態。例如,在胰腺癌研究中,mIHC可同時檢測CD68(巨噬細胞)、CD163(M2型標志物)、PanCK(腫瘤細胞)等,而在肺癌中則關注CD8+ T細胞、PD-L1、Treg等。
應用場景
• 腫瘤預后評估:通過免疫細胞密度和亞型分析(如T細胞浸潤、Treg比例)預測患者生存率。
• 免疫治療靶點驗證:檢測PD-1/PD-L1表達與免疫檢查點抑制劑療效的相關性。
• 腫瘤異質性研究:解析不同腫瘤區域(如缺氧區、壞死區)的細胞組成差異。
未來展望:從“戰場”到“戰場指揮官”
隨著mIHC技術的不斷優化,科學家正嘗試將其與空間轉錄組學、單細胞測序等技術結合,構建更精細的TME圖譜。未來,或許我們能通過“定制化”分析,為每位患者制定個性化的免疫治療方案——讓免疫系統真正成為對抗癌癥的“王牌”。