脂質體LNP CAR-T技術的原理及邏輯解析
文章來源公眾號:生物快評 作者:bio2you
細胞膜和細胞膜融合是如何發生的?Lipid nanoparticles,中文翻譯為“脂質體”,也就是顆粒在納米尺度上的脂質顆粒。為什么我們關心脂質體呢?因為在臨床和科學上,我們有“操作”細胞的需求(即把核酸或者蛋白遞送進入細胞)。
我們先以化學上的甘油三酯為例開始,喚醒一下記憶:
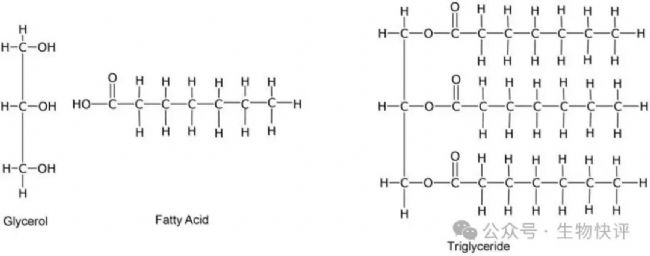
甘油+脂肪酸->形成甘油三酯

這個是甘油三酯,主體是綠色的甘油分子,甘油分子的三個羥基OH分別和脂肪酸形成脂質。
如果甘油其中一個OH位置不是脂肪酸,換成一個親水的物質呢?
比如以細胞上的磷脂酰膽堿為例說明:
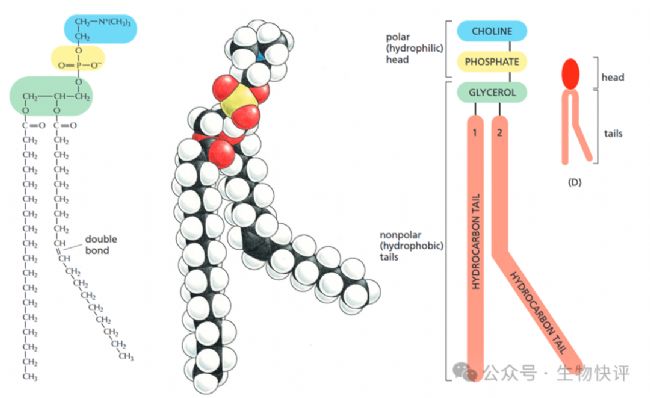
《Molecular Biology of the Cell 6th Edition》
藍色的為膽堿(親水頭部),綠色為甘油骨架,黃色為磷酸基團,長長的紅色為脂質,彎曲的脂質是因為有C=C雙鍵,這種雙鍵具有一定的“剛性”,改變了脂肪酸的構象。
細胞不是你想進,想進就能進。以哺乳動物的細胞為例,外面是一層脂質雙分子層。如下如所示,紅色的親水的頭部(通常為一些可以結合水的基團),尾巴是分開的脂質,脂質不喜歡水。因為他們的特點,所以在水環境中,我們看到了細胞膜是疏水的尾部靠在一起(不喜歡就逃避),親水的頭部朝向胞外液體環境,或者朝向胞質水環境(喜歡就多接觸)。
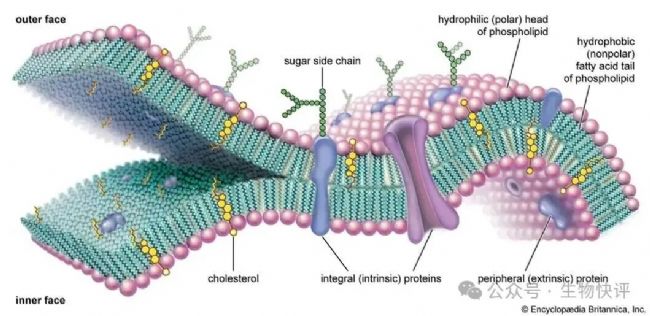
https://www.britannica.com/science/cell-membrane
繼續,我們在熱動力學角度再分析一下磷脂雙分子成形成的原因
熱力學中的熵增原理是指在孤立系統中,系統的混亂度(即熵)總是會增加或保持不變,絕不會減少(熱力學第二定律)。
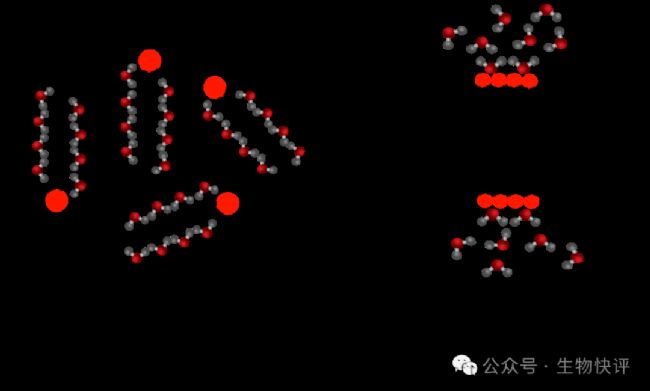
https://www.wizeprep.com/textbooks/undergrad/biology/4164/sections/107355
單個磷脂分子在水相中,它需要接觸水分子,因為疏水端不喜歡水,它會限制水分子的移動。如果磷脂的疏水端合并,減少接觸水,那么更多的水就可以自由移動,自由移動的意思就是“熵增”,即混亂度增加。所以磷脂雙分子層是自發形成的。
如果在氣相,結果是相反的。
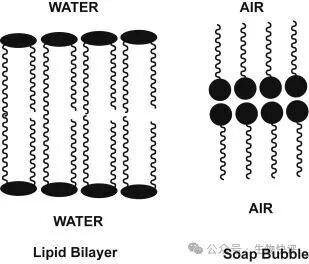
Lipid Bilayer,In subject area: Immunology and Microbiology
自發形成的磷脂雙分子層怎么就成了細胞的結界了呢?
如果我們不在化學角度上考慮這個磷脂雙分子層,那么就不好理解Na+、K+這種離子,非常小,為什么不能直接通過細胞膜呢?因為離子在親水頭部向疏水的雙分子層中間轉移的過程中,就是遇到脂質,這個脂質就像絕緣體一樣,阻隔了K+的移動,因為他是疏水的,而離子是需要形成離子鍵等,需要親水的環境。
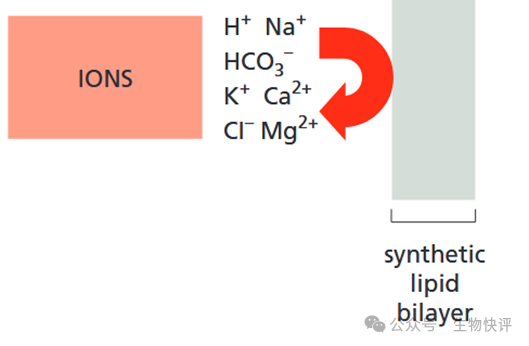

那么又人說:“好像記得化學老師說過“相似相容””,那么脂質體和脂質體就是應該自發融解在一起的?換言之,細胞膜和脂質體就是這樣“相似相容”在一起的。
對于“聰明的答案”,我想問:如果按照這個道理,每個細胞都是脂質雙分子層,那我們緊密的細胞都是“連成”一團肉糜了。要記住任何脂質體的融合都不是天然發生的,需要外在的原因,因為在水環境中脂質體融合需要克服水在其中的排斥力。
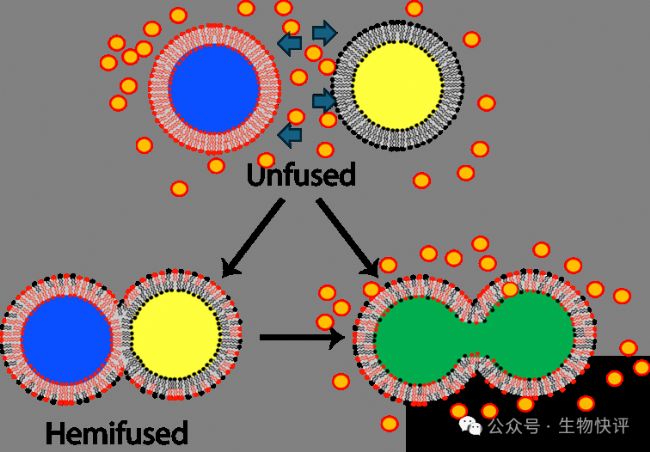
比如這里兩個脂質體之間是填充著水分子,水分子進行著自由移動,如果需要融合,就需要把兩個脂質體中間的水分子都“排開”,這個需要額外的作用力,這個過程不是自發的。
那難道這個和“相似相容”原則違背了嗎?這個并沒有,相似相容指的是在溶劑中,小分子的化學物質,比如脂溶性維生素可以溶解在油脂中,因為維生素和油脂之間尺寸差異非常小,而兩個類似尺寸的脂質體需要克服水在其中的排斥力。
我們再看看細胞中各種尺寸的細胞器融合,都不是無緣無故自發產生,都是依靠“外力”作用。
Biomolecules 2023, 13(7), 1130; https://doi.org/10.3390/biom13071130
比如細胞中囊泡運輸,需要依靠SNARE的作用,即囊泡上SNARE蛋白和靶向的膜上的t-SNAREs(target-menbrance)形成復合卷曲,這個卷曲叫做SNARE復合物,然后構型的改變排開水分子,形成融合的膜(像個拉鏈一起)。
LNP和Lipo2000、PEI轉染試劑有何區別?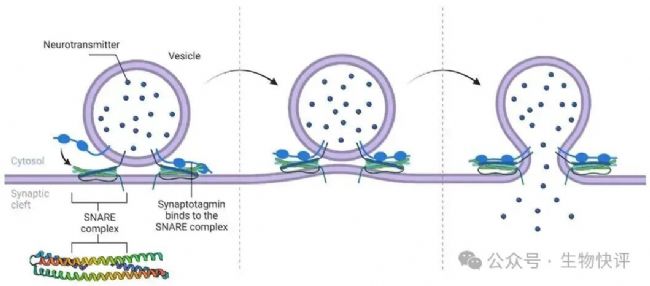
Lipofectamine™ 2000 Transfection Reagent和PEI試劑
Lipofectamine 2000 其成分是商業秘密,但是從原理來看是一種陽離子脂質體混合物,其主要成分很可能包括:這些脂質帶正電,可以與帶負電的DNA或RNA分子自發結合,形成穩定的“脂質-DNA/RNA復合物”(也稱為“脂質納米顆粒”的早期形式)。這能保護核酸不被降解,并幫助其穿過細胞膜。
我們知道這種脂質體轉染原代細胞困難,大概率這些Lipofectamine 2000缺少兩個關鍵原因:第一就是他們非pH下降依賴的電離,所以導致了DNA難以從脂質體中逃逸進入細胞質,第二就是他們缺少靶向(從成本來說,肯定無靶向抗體偶聯)。總結一下,Lipofectamine 2000是初代的脂質體。
PEI 聚乙烯亞胺是歷史上繼多聚賴氨酸之后發現的第二種聚合物轉染試劑。PEI能將DNA縮合成帶正電荷的微粒,這些微粒可以黏合到帶有負電荷的細胞表面殘基,并通過胞吞作用進入細胞。一旦進入細胞,胺的質子化導致反離子大量涌入以及滲透勢降低。上述變化導致的滲透膨脹使囊泡釋放聚合物與DNA形成的復合物(polyplex)進入細胞質。復合物拆解后,DNA就能自由的融合到細胞核中。所以這類不屬于脂質體,是非脂質體形式的大分子聚合物。
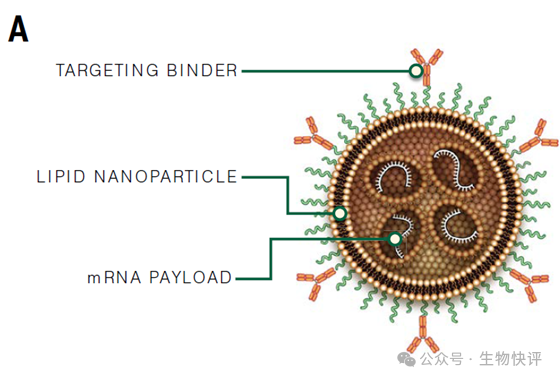
LNP是什么?他怎么就可以和細胞融合呢?以LNP-mRNA技術為例:脂質體是5組分居多,可電離的陽離子脂質體(核心),輔助脂質,膽固醇和PEG,核酸材料(需要遞送的東西),注意這里可電離的陽離子脂質體是主要在脂質中包裹帶有負電的核酸物質。
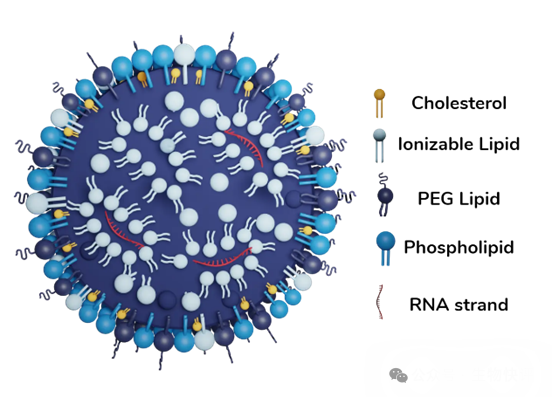
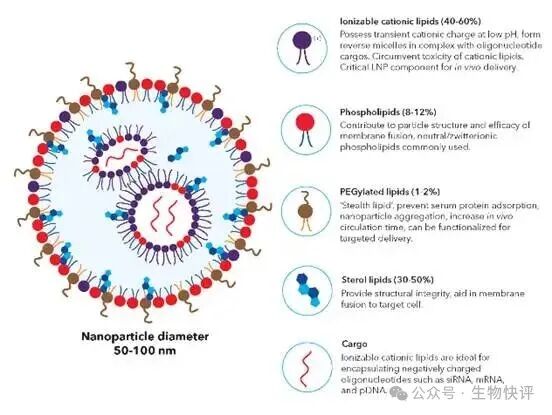
如果是這種無靶向的脂質體,那么它注射進入人體,就是依靠“被動”進入。比如LNP-mNRA疫苗就是依靠肌肉注射,然后被皮下的樹突狀細胞DC細胞或者朗格漢斯細胞攝入,樹突狀細胞依靠自己的特殊機制,天然可以“吞噬”體液循環中的顆粒狀物質,然后呈遞給T細胞檢測,讓T細胞來判讀這個物質是自己的還是敵人的殘骸,那么這個就是mRNA的核心機制。
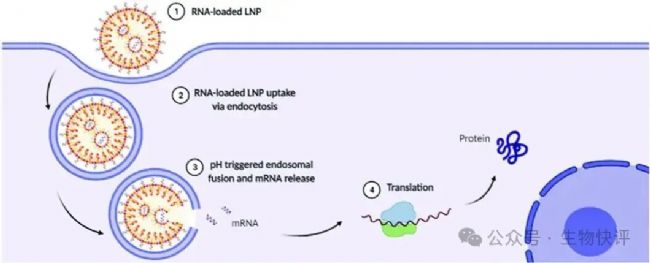
DOI:10.1080/17425247.2022.2135502
如圖所示,吞噬進入細胞內的LNP顆粒進入到endosome中,然后endosome的pH在質子泵的作用下,泵進入H+導致endosome的pH下降,然后陽離子脂質體開始在這個低pH的環境下電離而帶電荷,導致脂質體膜結構互相排斥而不穩定,這樣里面的核酸物質就會從脂質體中釋放到endosome中了,最后可能1%~4%mRNA逃逸出endosome進入細胞質,然后mRNA結合上胞質中的核糖體開始編碼蛋白質。
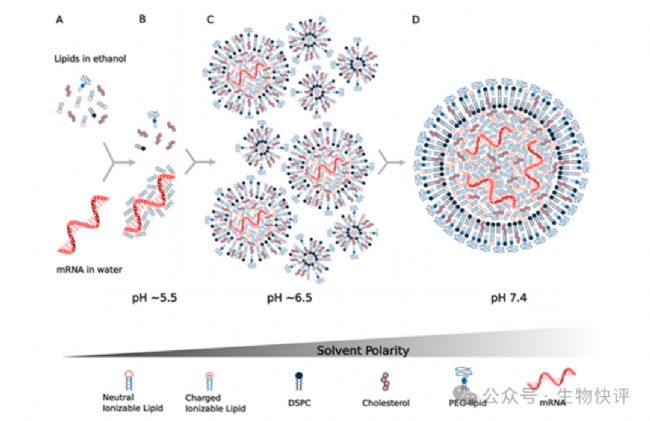
脂質體的形成
隨著新冠mRNA疫苗,讓大家看到了LNP-mRNA技術的優點,開始有人想是否可以用LNP來靶向遞送?就是遞送到不具有吞噬攝取能力的細胞上,比如T細胞。
如果不加靶向的LNP容易富集到肝臟部位,如果你的靶標剛好是肝臟那沒問題,如果不是,則會造成LNP的脫靶向。比如經典的ALC0315脂質體(BNT162b2遞送新冠疫苗的脂質體)和D-Lin-MC3-DMA(Onpattro® ,Patisiran),MC3 是首個獲批的 siRNA 藥物Patisiran 的 LNP 遞送系統的關鍵脂質成分。它負責將 siRNA 精準遞送到肝細胞,用于治療遺傳性轉甲狀腺素蛋白淀粉樣變性(hATTR)。
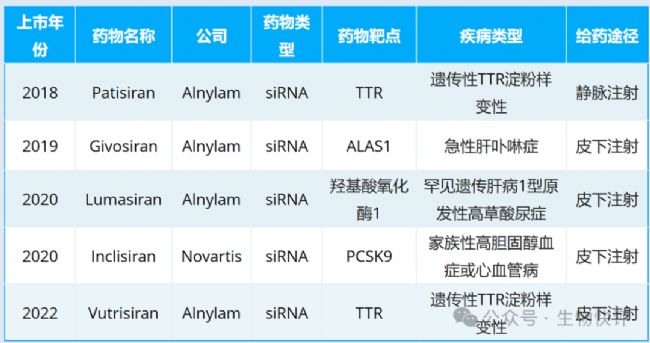
LNP in vivo CAR-T是什么??
在in vivo CAR-T的研發目標之一就需要減少肝靶向,其次就是重靶向(retargeting)問題,比如靶向T細胞制備CAR-T。
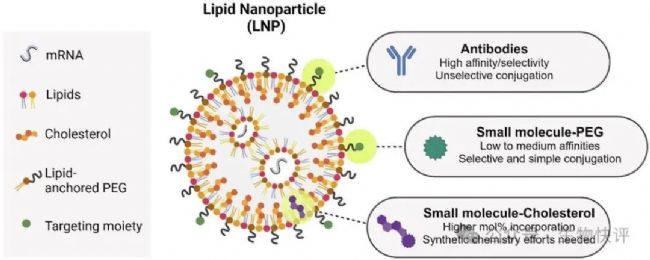
https://doi.org/10.3389/fimmu.2023.1294929
解決辦法有兩個:
第一是對脂質體的化學成分進行改造,減少肝靶向。第二脂質體偶聯靶向抗體,比如CD3\CD5\CD7\CD8靶向抗體,通過LNP含有靶向抗體,然后結合這個靶向抗體后,細胞通過這個CD3\CD5\CD7\CD8等受體內吞LNP復合物。
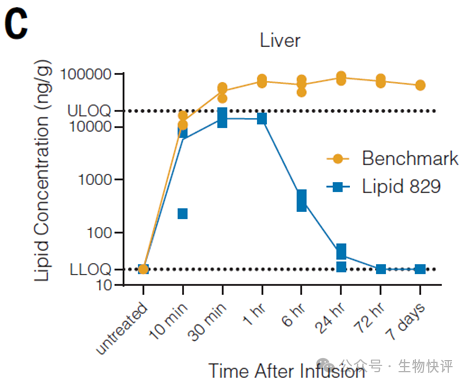
第一個方向比如Capstan研發的Lipid 829在肝富集問題,顯著比benchmark(ALC0315 (BNT162b2))少(Hunter TL, Bao Y, Zhang Y, et al. In vivo CAR T cell generation to treat cancer and autoimmune disease. Science. 2025;388(6753):1311-1317. doi:10.1126/science.ads8473)。
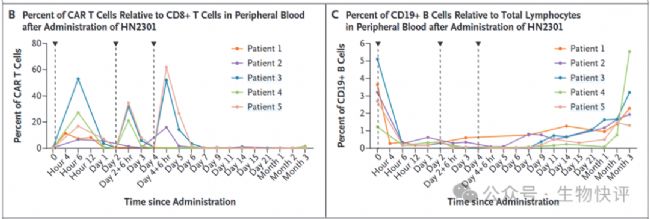
第二個方向,比如025年9月,虹信生物(MagicRNA)在新英格蘭醫學雜志(The New England Journal of Medicine)上全球首次公布了基于mRNA-LNP的In vivo CAR T候選藥物HN2301在系統性紅斑狼瘡(SLE)病人的臨床試驗研究數據,論文題為“In vivo CD19-CAR T-Cell Therapy for Refractory Systemic Lupus Erythematosus”。技術上通過液相微流控技術制備形成LNP-mRNA后,再次通過化學偶聯CD8-VHH抗體。結果上通過靜脈按照2mg/kg~4mg/kg給藥可以達到20%-60% CAR-T生成(6h后),24小時后B細胞急劇下降。
另外一個重靶向的思路是:不是直接將靶向抗體直接化學偶聯在LNP上,而是依靠一個連接用雙特異抗體,讓抗體的一端靶向LNP上的PEG分子,另一端靶向靶細胞分子(比如CD3 T)。目前菲鵬和Robert Alexander Wesselhoeft(Alex)博士共同創立的Mote Therapeutics(簡稱MOTE)是一家新一代RNA療法公司,該公司的核心技術平臺MOBILIZ是一種模塊化、可擴展、無需化學反應的LNP功能化系統,具備高效且特異的細胞靶向遞送性能。他們的創新在于他們開發了一個靶向PEG的抗體,因為PEG不是蛋白質,而是一種大分子聚合物,類似半抗原,比較難以研發針對PEG的抗體。
LNP in vivo CAR-T在治療自勉疾病效果如何?我們直接看近期的1個臨床文章,看看LNP in vivo CAR-T在臨床上表現如何:

2025年9月,虹信生物(MagicRNA)在新英格蘭醫學雜志(The New England Journal of Medicine)上全球首次公布了基于mRNA-LNP的In vivo CAR T候選藥物HN2301在系統性紅斑狼瘡(SLE)病人的臨床試驗研究數據,論文題為“In vivo CD19-CAR T-Cell Therapy for Refractory Systemic Lupus Erythematosus”。通過虹信生物工程化細胞靶向平臺(EnC-LNP)開發新型靶向CD8的脂質納米顆粒遞送編碼CD19 CAR的mRNA(HN2301),在SLE病人中首次實現了CAR T細胞重編程、B細胞清除,同時觀察到了良好的安全性以及初步的臨床療效。該論文的發表宣告mRNA-LNP路徑的In vivo CAR T正式進入臨床研究階段,并且在人體上首次獲得了臨床驗證。
給藥前無需清淋處理,首先使用低劑量(2mg/dose)進行了單次給藥,首次輸注HN2301前一周內停用免疫抑制藥物,給藥后患者出現了一過性的發熱,并且伴隨著CAR T細胞的生成。給藥后6h監測到外周血中CAR T達到10%,以及外周B細胞水平降低至給藥前10%。
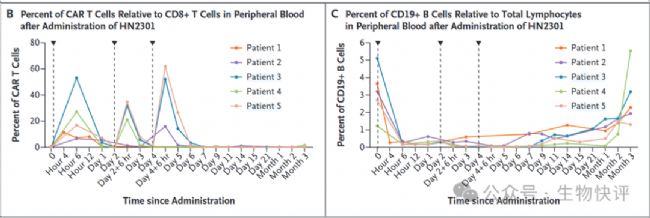
安全性方面:CAR在非CD8+ 的T細胞上脫靶表達小于10%。所有3例中劑量患者在第一次給藥后均出現1級CRS,這與CRP和IL-6水平升高相關,3例患者均接受了單劑量tocilizumab治療。值得注意的是,肝酶,包括天冬氨酸轉氨酶(AST)和丙氨酸轉氨酶(ALT),在觀察期間保持正常范圍。除短暫性淋巴細胞減少外,未見明顯的血液異常。此外,在治療期間或治療后未觀察到神經毒性作用或其他嚴重不良事件。
評價:LNP-mRNA體內生成CAR-T清除B細胞來治療自免疾病是非常有前景的:1)他解決了CAR-T費用高問題,以后治療自免疾病可能比疫苗貴不了多少,費用和抗體藥物類似,但是僅僅需要一針即可。2)其次安全性高,不涉及到基因編輯和慢病毒插入導致的遺傳物質改變。3)最后CAR-T生成快,B細胞清除迅速,緩解癥狀快速。
最大的待觀察點:B細胞清除的深度是否足夠,再生的B細胞依然具有緩慢發病的可能。